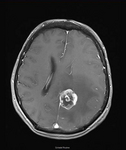
脑转移瘤
超过三分之二的转移肿瘤转移到幕上脑。小骨盆和消化系统的肿瘤倾向于幕下转移。这种现象的原因尚不明确。脑转移瘤是圆的或者是椭圆形的病变,他们挤压健康组织,通常不侵入周边组织。他们通常跟多地生长在白色和黑色物质的边界,位于血管边界线区域。(Russel and Rubinstein, 1989; Hwang et al. 1996).
脑转移瘤展示了超过一半以上的颅内肿瘤,经诊断成年人患者恶性肿瘤占10%-30%,儿童患者占6%-10%。在美国每年肿瘤新增病例在98.000 到 170.000人次 (Johnson 1996年)。80%的病人被确诊为颅外转移,只有20% 的病人确诊为脑部病变为唯一的转移性肿瘤。
支气管癌,恶性黑色素瘤,乳腺癌以及肾上腺样癌和大肠癌是最常见的转移为脑肿瘤的病灶。头颈部肿瘤,男科和妇科肿瘤以及骨头和软组织肿瘤很少转移到颅内。(Mehta 1992年)
脑转移瘤通过血脑屏障病理特征显现出来,在成像时(CT和MRI)与病灶周围水肿显示出强烈的对比增强结构。 MRI比CT显现出更强的敏感性,尤其是增加钆剂的使用剂量后对T1的加强成像图更加清楚。 为了确诊可以针对脑肿瘤,炎性疾病或者脑膜瘤进行鉴别性诊断。例如PET, SPECT和 MR-核磁共振波谱可以用于放疗后的坏死肿瘤细胞的鉴别。对肿瘤现状的分期诊断是决定治疗方案的重要依据。
对影像检查不清楚,原发病灶不明确或者病理不清楚的患者要进行活检,以便查明病理,例如对原发肿瘤和脑转移瘤检查的间隔时间过长的患者。
微创外科手术,放射外科术(如射波刀),全脑放疗(GSB), 立体定向分级放疗(SFS), 化疗和单项的对症治疗是最重要的治疗手段。最终治疗手段的选择取决于患者的临床神经状态,由原发肿瘤的类型和转移灶的数目和位置而定。
对症治疗单独的使用皮质类固醇对症治疗可以减少病灶周围的水肿和缓解暂时出现的神经性疼痛. 地塞米松药物与其它皮质类固醇药物相比较的优势在于,产生副作用风险低(水肿,低钾血症,感染,精神疾病等)。剂量取决于临床症状和水肿情况。有癫痫发作的患者有必要采取抗癫痫治疗。
放射外科(射波刀)
对于小于3CM的脑转移瘤使用射波刀治疗是最为理想的,大约90%的概率都能控制住肿瘤。科学的分析显示,对于脑转移瘤患者进行放射外科(射波刀)和外科手术治疗效果相同下,放射外科治疗(射波刀)病人的舒适性很高 (Muacevic 2005).
总的来说,原发性肿瘤的组织结构对于肿瘤的控制和放射外科的效果没有明显的影响(Grosu et al. 2000)。所谓的耐辐射实体,比如恶性黑素瘤和肾上腺样瘤在实行单次放射后显示了很好的肿瘤局部控制性(Engenhart et al. 1993; Alexander et al. 1995)。治疗产生的主要副作用是放射反应,出现概率在2-5%,大部分可以用可的松得以消除。
微创外科
明确需要进行外科手术治疗的肿瘤主要有:肿瘤位于表层面的较大的转移瘤或者由于脑组织移动引起的神经系统不断恶化的肿瘤。
在后颅穴的原发病灶群存在着由于转移瘤的大小或者因为病灶周围形成的水肿而引起的脑疝或者脑水肿的危险。 在这种紧急情况下应该使用外科手术移除转移瘤 (Reulen et al. 1995).
除了对于原发瘤的控制效果外,病人在治疗前临床状态决定了治疗的总效果,这个与治疗采取什么方式无关。治疗前临床状态好的病人比状态差的病人(卡氏评分小于70)在使用这两种可能的治疗手段时(手术或者放疗)显著生存年限长。 还有其它的影响疗效的因素,如患者的年龄和肿瘤的位置,原发瘤的类型,原发肿瘤的诊断与脑转移的出现时间差距,这些属于次要的影响因素 (Muacevic et al. 1999).
对于小细胞肺癌转移瘤, 恶性淋巴瘤或生殖细胞瘤不能进行手术治疗也不能进行放射治疗,除非引起了较大的压迫。在治疗中,应该首先采用GSB和化疗手段。
在一项由 Bindal et al. (1993)回顾性分析中显示,与单项转移的患者相比有多处转移的患者也可以通过手术治疗得到很好的效果。 然而, 这是一个不具有代表性的精心选择出的患者群体。一个侵入性的手术是是在患者有极好的临床状态和极为有利的病变情况下使用,其它情况极少推荐使用的方式。
全脑放疗
全脑放疗是在很多大脑转移灶情况下使用的方法。在放疗前或者放疗后作为辅助治疗手段的全脑放疗在文献中存在着很多的争议 。决定是否采用全脑放疗的治疗手段的根据是,通过频繁的的核磁共振检查及时发现脑部转移灶(头3年中每3-4个月进行一次)情况, 以及对病人状态的总估测。
全脑放疗后会出现可逆性头发完全脱落现象。在极个别情况下会产生认知障碍到老年痴呆症的不同情况的后遗症 (DeAngelis et al. 1989). 治疗后经常在核磁共振片子中看到脑状态上的改变比如脑萎缩或白质脑病,但是这些一般与临床无关。
化疗
对于脑肿瘤转移,至今为止还没有对化疗效果的确切认定。血脑屏障阻止化疗药物在位于中心神经系统范围内的渗透性的假设是脑肿瘤转移患者优先采取放射疗法而极少首先采取化疗的原因. 几个医疗研究机构证明,使脑转移瘤化疗失败,血脑屏障不是起决定性作用的因素。化疗已经成功地应用在经过局部治疗的由小细胞肺癌 (Kristensen et al. 1992), 乳腺癌(Boogerd et al. 1992)和生殖细胞肿瘤(Fossa et al. 1999)患者的脑转移瘤上。在实施了一般化疗方案后,肿瘤的消除率与颅外转移消除率同样高, 放疗的消除率也不低。 在一份概览报告中, 将属于12个系列中的116
带有小细胞肺癌转移的患者治疗情况进行总结(Kristensen et al. 1992). 只用化疗不用放疗的情况下,脑转移的消除率在76% ,如果复发后,允许全脑放射治疗情况下,肿瘤消除率最少在43%.
治疗咨询
如果您有医疗需求请填写这个联系表格。
您的需求将有专人进行快速处理
联系表格